A continuación presentaremos información sobre la normofisiología, la farmacología terapéutica, y sobre enfermedades que guardan estrecha relación con el sistema renina angiotensina aldosterona.
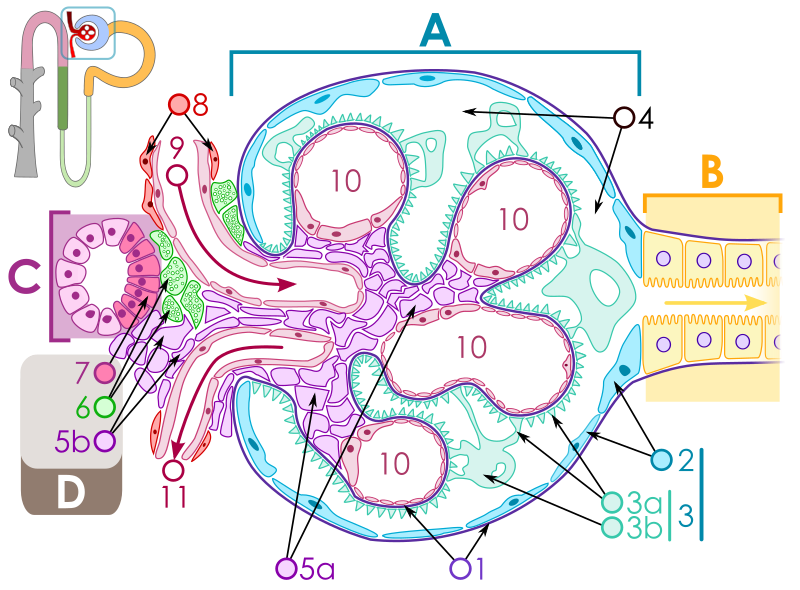
A – Glomérulo
B – Túbulo contorneado proximal C – Túbulo contorneado distal D – Aparato yuxtaglomerular 1. Membrana basal glomerular 2. Capa parietal de la cápsula de Bowman 3. Capa visceral de la cápsula de Bowman 3a. Pedicelos (procesos pediculados de los podocitos) 3b. Podocito |
4. Espacio de
Bowman (espacio urinario)
5a. Mesangio – célula intraglomerular 5b. Mesangio – célula extraglomerular 6. Células granulares (células yuxtaglomerulares) 7. Mácula densa 8. Miocitos (músculo liso) 9. Arteriola aferente 10. Capilares glomerulares 11. Arteriola eferente |
Aparato yuxtaglomerular y nefrona.
El aparato yuxtaglomerular está,
como su nombre indica, próximo al glomérulo. Se encuentra compuesto de células
de la mácula densa (7), células yuxtaglomerulares (6), y células mesangiales
extraglomerulares (células de Lacis) (5b).
Cuando la sangre ingresa al
glomérulo lo hace por la arteriola aferente, donde se encuentran células
modificadas de musculatura lisa (células yuxtaglomerulares), luego de ser
filtrada llega al túbulo proximal, luego a la rama descendente del asa de
Henle, y posteriormente el asa ascendente. En la transición entre asa
ascendente y túbulo distal se encuentran células sensibles a cambios de NaCl, y
a volumen. El túbulo distal desemboca finalmente en el túbulo colector.
La arteriola eferente se ramifica
en capilares peritubulares que finalizan en vénulas.
Cuando existe una disminución de
NaCl, la mácula densa generara un feedback positivo, a través de prostaglandinas,
a las células yuxtaglomerulares, para la secreción de renina. Además la
producción de prostaglandinas provoca vasodilatación con el consecuente aumento
de flujo en la arteriola aferente, e incremento en la velocidad de filtración.
También existe secreción de
renina ante estimulación beta 1 adrenérgica, y disminución de la presión
arterial (sensada directamente por barorreceptores en las células granulares o
yuxtaglomerulares).
Si existe aumento de volumen o
NaCl, se producirá liberación de adenosina, que es captada por células
mesangiales extraglomerulares (receptores A1), produciendo aumento de calcio
intracelular. Ya que éstas están unidas con las células yuxtaglomerulares y de
musculatura lisa arteriolar, gracias a uniones gap, la señal se trasmite y
produce vasoconstricción, disminuyendo secreción de renina y velocidad de
filtración.
Sistema renina angiotensina aldosterona.
El angiotensinógeno es una
proteína secretada por el hígado. Sus niveles plasmáticos se elevan cuando
existe aumento de angiotensina II, estrógenos, corticoides, y hormona tiroidea.
El angiotensinógeno es convertido
en angiotensina I en una reacción catalizada por la renina. Ésta, como ya
vimos, puede ser secretada por hipotensión. La angiotensina I se convierte a
angiotensina II (a través de rotura) en la superficie pulmonar y en el
endotelio renal, gracias a la enzima convertidora de angiotensina.
La angiotensina II produce
liberación de hormona antidiurética (ADH), vasoconstricción (afectando
receptores AT1), estimulación de intercambiadores Na+/H+
en la membrana apical de las células del túbulo proximal (mayor absorción de
sodio), liberación de aldosterona en la corteza de la glándula suprarrenal
(específicamente zona glomerulosa).
El aumento de presión permite
restaurar la presión de perfusión en caso de hipotensión.
La vasoconstricción ocurre
mayormente en la arteriola eferente, por lo que aún y aunque aumenta la
resistencia, aumenta la fuerza impulsora en forma de que aumenta la diferencia
de presiones. Es decir aumenta la fracción de filtración lo que mantiene la filtración
glomerular en un ambiente de mayor resistencia. Ya que la fracción de
filtración aumentó (se filtra más plasma), los capilares peritubulares tienen
menor cantidad de plasma, disminuyendo la presión hidrostática, y aumentando la
oncótica proporcionalmente, esto facilita la reabsorción tubular.
Aldosterona
La aldosterona es una hormona
esteroidea de la familia de los mineralocorticoides, producida en la zona
glomerular de la glándula suprarrenal, su producción es estimulada por
concentración de potasio y angiotensina II.
La aldosterona actúa en un
receptor de mineralocorticoides en células del túbulo distal y túbulo colector,
regulando y activando bombas Na+/K+ de las membranas
basolaterales, por lo que absorbe sodio y secreta potasio.
La aldosterona además genera
regulación positiva de canales de sodio epiteliales, reabsorción de agua y
sodio por intercambio de potasio en intestino, glándulas salivales y
sudoríparas. Se ha observado también secreción de potasio independiente de
absorción de sodio en el intestino y lumen tubular. La bomba Na+/K+
también es afectada:
Positivamente
|
Negativamente
|
Insulina
|
Disminución
de insulina
|
Agonistas beta adrenérgicos 2
|
Beta
bloqueantes
|
Alcalosis
|
Acidosis
|
Aumento de sodio luminal
|
Disminución
de sodio luminal
|
Es relevante tener esto en cuenta pues puede favorecer una
hipopotasemia o una hiperpotasemia.
Terapéutica:
Nivel
|
Efectos
|
Fármacos
|
Inhibidores de la renina
(nuevo, más potente)
|
Disminuyen presión arterial.
Disminuye albuminuria.
Aumenta supervivencia en IC.
Útil en prevención y tratamiento
de disfunción sistólica.
Disminuye hipertrofia.
Todos los efectos anteriores
disminuyen riesgo CV.
|
Aliskirem
|
Inhibidores de la enzima
convertidora de angiotensina (IECA).
|
Enalapril, lisinopril, ramipril, benazepril,
captopril, cilazapril, etc.
|
|
Antagonista de los receptores
de angiotensina II (ARA II).
|
Losartán, irbesartán, valsartán,
candesartán, telmisartán y eprosartán.
|
|
Antagonistas de la aldosterona.
(Diurético ahorrador de potasio)
|
Diurético, inhibe reabsorción de sodio y
secreción de potasio.
Espironolactona se usa en hiperaldosteronismo.
Mejoran sobrevida en IC.
|
Espironolactona, eplerenona.
|
Bloqueadores de canales de
sodio epiteliales activados por aldosterona (Diurético ahorrador de potasio)
|
Tratamiento de ICC,
hipertensión.
No mejoran sobrevida.
|
Amilorida, triamtereno.
|
Hipertensión renovascular:
En el contexto de una estenosis
de la arteria renal, sea esta por ateroesclerosis o displasia fibromuscular, se
genera una disminución del flujo que es detectado por las células granulares,
esto provoca activación del eje, provocando vasoconstricción, excreción
exagerada de potasio, liberación de ADH, retención de sodio y líquido, entre
otras cosas que generan una hipertensión secundaria.
Suele
presentarse en menores de 30 o mayores de 50 años, suele acompañarse de soplos
abodminales o periumbilicales, un inicio agudo, retinopatía, e hipertensión
refractaria. Además se puede generar hipokalemia, y esto generar alcalosis,
esto a través de
- Activación de un cotransporte que ingresa hidrogeniones y envía potasio al medio extracelular.
- Producción de amonio en el túbulo proximal.
- Aumento de secreción de hidrogeniones en los túbulos proximal y distal.
Hipertensión nefrógena:
A causa de una
disminución de la filtración, observamos una activación de la mácula densa que
provoca la liberación de renina en las células granulosas. Así tenemos un
aumento del volumen sanguíneo a causa de una disminución en la excreción, y
también una activación del SRAA. Esto provoca una hipertensión que puede ser
secundaria a: nefropatías, IRC, IRA, entre otras.
Hiperaldosteronismo:
Al existir una
gran retención de sodio, en conjunto con agua, a causa del hiperaldosteronismo,
se genera una hipertensión secundaria potencialmente curable. Las causas de
esta enfermedad suelen ser adenomas,
hiperplasia adrenocortical bilateral (idiopática), hiperplasia adrenocortical
primaria unilateral, carcinoma, entre otras.
Sign up here with your email
ConversionConversion EmoticonEmoticon